Bei vielen Erkrankungen, deren Ursachen bisher nur unzureichend verstanden sind, rückt die Bedeutung von Mastzellen und ihrer Wirkung im Zusammenhang mit diesen Erkrankungen zunehmend in den Fokus des wissenschaftlichen Interesses. Beispiele hierfür sind unter anderem das Reizdarm-Syndrom, das Chronische-Fatigue-Syndrom (CFS) beziehungsweise die Myalgische Enzephalitis (ME) oder rätselhafte allergische Symptome. Die Hoffnung besteht, dass durch ein besseres Verständnis dieser Zusammenhänge die Behandlungsmöglichkeiten für betroffene Patienten deutlich verbessert werden. Aber beginnen wir zunächst mit den Grundlagen:
Was sind Mastzellen?
Mastzellen sind Teil unseres Immunsystems und gehören zu den weißen Blutkörperchen (Leukozyten). Sie kommen jedoch nur zu einem geringen Teil im Blut vor, sondern sind hauptsächlich in Schleimhäuten zu finden. Dort sind sie an einer Vielzahl von Stoffwechselprozessen beteiligt, die vor allem bei Entzündungsreaktionen ablaufen.
Dabei ist wichtig zu verstehen, dass entgegen dem landläufigen Gebrauch des Wortes, Entzündungsprozesse nicht per se schlecht sind. Vielmehr sind diese ein wichtiger Teil unserer Immunantwort, sie sind also Teil der Verteidigungsmechanismen unseres Körpers. Kommt es beispielsweise zum Eindringen eines Fremdkörpers, dann wird dieser entweder zerstört, von spezialisierten Zellen umgeben und abgekapselt.
Wie bei einem Splitter, der in die Haut eindringt – kann der ablaufende Entzündungsprozess z.B. dafür sorgen, dass der Fremdkörper „herauseitert“ und somit der Körper von diesem befreit wird.
Was bedeutet es, wenn Mastzellen degranulieren?
Beim Ablauf von entzündlichen Prozessen, an denen Mastzellen beteiligt sind, setzen diese verschiedene Botenstoffe frei, die in Form von mikroskopisch kleinen Körperchen, sogenannten Granula, vorliegen. Die Freisetzung der Botenstoffe erfolgt über das Freisetzen dieser Granula. Man spricht daher von „degranulieren“.
Was ist das Mastzellaktivierungssyndrom? (MCAS)
Mastzellen setzen nach Aktivierung, z. B. durch Bestandteile von Viren, Bakterien, aber auch durch Allergene oder Kälte, Hitze und körperlichen sowie psychischen Stress Botenstoffe wie Histamin frei. Daher kommt der Name der Erkrankung Mastzellaktivierungssyndrom (MCAS).1
Welche Botenstoffe setzen Mastzellen frei?
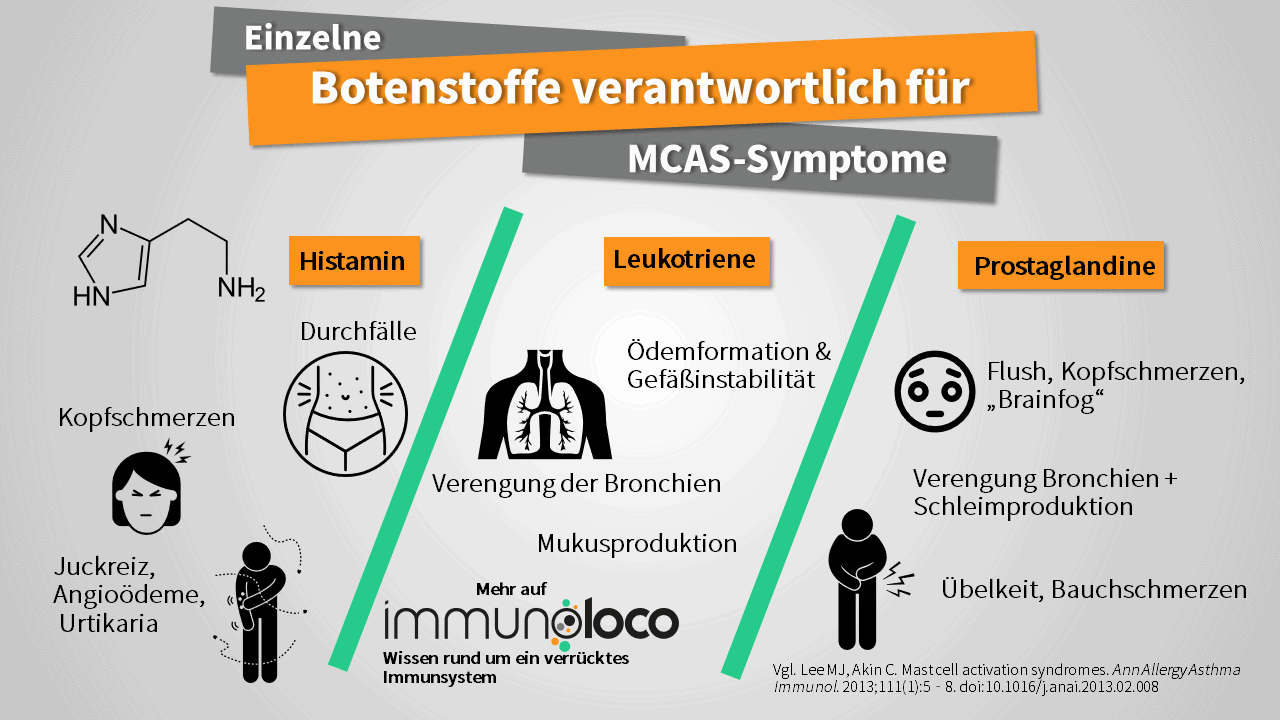
Die Botenstoffe, die von Mastzellen bei ihrer Aktivierung freigesetzt werden, umfassen neben Zytokinen wie TNF-alpha, Interleukin-1 oder -6, die unter anderem auch bei entzündlichen Erkrankungen wie der Die Botenstoffe (Mediatoren), die von Mastzellen bei ihrer Aktivierung freigesetzt werden, umfassen vor allem chemische Stoffe, die allergische Symptome vermitteln, wie Histamin und Leukotriene, aber auch teilweise entzündungsfördernde Prostaglandine, und Zytokine wie TNFalpha und Interleukin-6.2
Histamin dürfte vielen ein Begriff sein, die mit Allergien zu kämpfen haben und beispielsweise dagegen Antihistaminika (anti = gegen; diese Medikamente sind also gegen die Wirkungen des Histamins gerichtet, das für die allergischen Symptome verantwortlich ist) einnehmen. Das freigesetzte Histamin ist auch der Grund, warum viele klassische Symptome des Mastzellaktivierungssyndrom denen von Allergien sehr ähnlich sind. Weitere Stoffe, die die Mastzelle freisetzen kann, sind unter anderem Heparin, ein Stoff, der blutverdünnend wirkt oder auch Serotonin.2
Serotonin spielt nicht nur eine Rolle in unserem Gefühlsleben, sondern reguliert über seinen Metaboliten Melatonin unter anderem auch den Schlaf-Wach-Rhythmus mit. Die vielen Allergikern und auch Betroffenen des Mastzellaktivierungssyndroms wohl bekannte generelle Müdigkeit bzw. Brainfog ist in den Ursachen vermutlich komplex und auf vielen verschiedenen Faktoren beruhend, eine zumindest teilweise Verbindung zu Serotonin erscheint jedoch naheliegend.3
Symptome des Mastzellaktivierungssyndroms (MCAS)
Symptome durch „hyperaktive“ Mastzellen, hängen stark von den Botenstoffen ab, die diese beim jeweiligen Patienten ausschütten und sind daher vielfältig und in einem gewissen Rahmen auch von Patient zu Patient unterschiedlich. Häufig sind verschiedene Organsysteme betroffen. Welche das sind, ist abhängig vom Grad der Betroffenheit und individuellen Faktoren. Oftmals ist Histamin jedoch derjenige Botenstoff, der für die Symptome verantwortlich ist, die uns am meisten auffallen.
Symptome bei MCAS sind:
- Naselaufen, Niesen
- Schwellungen, z. B. im Gesicht (Angioödeme)
- Juckreiz
- Migräneartige Kopfschmerzen
- Schwere allergische Reaktionen
- Durchfälle, Übelkeit und Erbrechen
- Asthma
- Flush (Rotfärbung des Körpers)
- Wandernde Gelenkschmerzen und Entzündungen2
Diese Liste ist nicht vollständig, da eine Mastzelle mehrere hundert unterschiedliche Botenstoffe freisetzen kann, von denen nur ein Teil bisher erforscht und verstanden ist.4 Einige der wichtigsten bisher verstandenen Botenstoffe sind jedoch das Histamin, Leukotriene, Prostaglandine, Tryptase und Heparin und es lohnt sich daher, deren Wirkungen näher zu betrachten.
Histamin-vermittelte Symptome bei MCAS
Histamin ist vermutlich der Botenstoff, dessen Wirkungen am deutlichsten zu spüren und zu sehen sind. An der Haut führt es zu einem stark juckenden Ausschlag, der sogenannten Nesselsucht (Urtikaria). An Stellen, wo die Haut sehr dünn ist, wie zum Beispiel an den Augenlidern oder den Lippen führt es häufig zu Schwellungen.
Ödeme
Diese entstehen, weil durch Histamin die Wände der Blutgefäße für Flüssigkeit leichter durchlässig werden. Mediziner sprechen hier von einer Erhöhung der Gefäßpermeabilität. Durch diese kann Flüssigkeit aus dem Blut in das Gewebe gelangen, das rund um die Blutgefäße liegt, so dass dieses Gewebe anschwillt. Der Fachbegriff hierfür ist das Angioödemen (der Wortteil Angio weist auf die Blutgefäße hin; Ödeme sind Wassereinlagerungen im Gewebe).
In älteren Schriften wird dies auch oft als Quincke-Ödem bezeichnet, benannt nach dem deutschen Arzt und Erstbeschreiber Heinrich Irenaeus Quincke (26.8.1842 – 19.5.1922).
Migräne
Auch die mitunter beobachteten, migräneartigen Kopfschmerzen sind vermutlich auf die gesteigerte Durchlässigkeit der Blutgefäße zurückzuführen. Innerhalb der festen knöchernen Schädelkalotte führt die vermehrt ins Hirngewebe übertretende Flüssigkeit vermutlich zu einem gewissen Druck, der für den Schmerz verantwortlich ist.
Durchfälle
Auch Durchfälle sind ein Symptom, das auf dem gleichen Wirkmechanismus beruht, nur dass die Flüssigkeit, die in der Darmwand vermehrt aus den Gefäßen austritt, in den Darm selbst übertritt und dort den Stuhl wässriger macht.
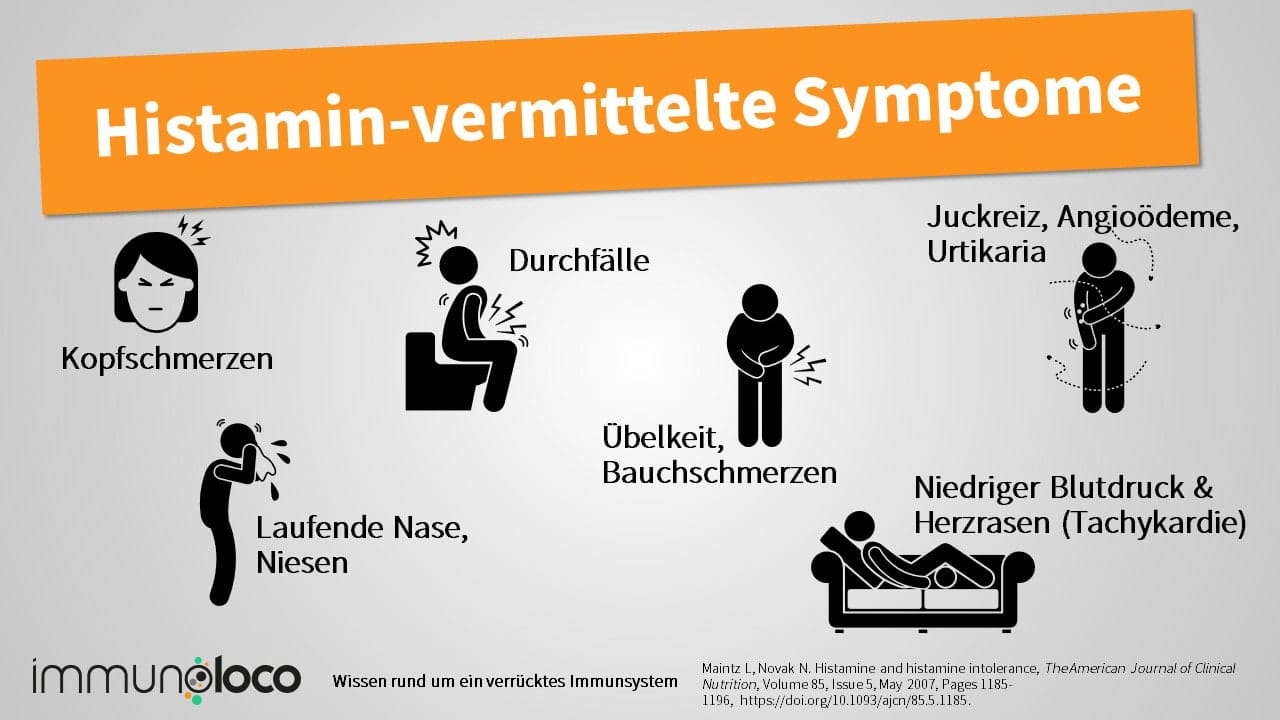
Auch an schwerwiegenden allergischen Reaktionen, die bis hin zum Zuschwellen der Atemwege (wieder das Ödem) bis hin zu einem Versagen des Kreislaufs reichen können, sind auf die Wirkung von Histamin zurückzuführen. Experten sprechen dann von anaphylaktischen Reaktionen oder kurz von Anaphylaxie.5
Die Anaphylaxie ist eine lebensbedrohliche Situation und gekennzeichnet durch Atemnot, Blutdruckabfall (da einerseits das Blutvolumen durch ins Gewebe übertretende Flüssigkeit reduziert wird, andererseits auch die Blutgefäße weit gestellt werden) und geht oft mit starken Angstgefühlen und Kaltschweißigkeit einher..
Unterscheidung Anaphylaxie und Anaphylaktoide Reaktion
Während eine Anaphylaxie die „echte“ allergische Reaktion ist, also vermittelt durch eine überschießende Immunantwort den Kontakt mit einem Antigen (das ist der Stoff, auf den man allergisch reagiert), gibt es auch sogenannte „Pseudoallergien“.
Diese sind dadurch gekennzeichnet, dass die Symptome ohne Laboruntersuchungen nicht von denen einer Allergie zu unterscheiden sind, weil auch viele der gleichen Botenstoffe ausgeschüttet werden. Auf biochemischer Ebene fehlt jedoch die eigentliche Immunreaktion zwischen Antigen und Antikörpern (üblicherweise IgE).
Zur Unterscheidung spricht man dann nicht von einer anaphylaktischen, sondern einer anaphylaktoiden Reaktion, wobei die Silbe „-oid“ dabei in etwa so viel wie „ähnlich“ bedeutet.
Ein typisches Beispiel für eine solche Pseudoallergie ist die Reaktion auf Nichtsteroidale Antirheumatike (kurz: NSAR) wie Aspirin (ASS) bei Salicylatintoleranz.
Prostagladin-vermittelte Symptome
Prostaglandine können ebenfalls in größerer Menge von Mastzellen freigesetzt werden. Je nach Art der Prostaglandine sind die Wirkungen verschieden und mitunter sogar einander entgegengesetzt. Es gibt solche, die entzündungshemmend wirken aber auch solche, die Entzündungsprozesse fördern.
Prostaglandine entstehen auf einem komplizierten Stoffwechselweg und benötigen zu ihrer Produktion bestimmte Enzyme, die so genannten Cyclooxygenasen. Hiervon unterscheidet man zwei Arten, COX-1 und COX-2.
Hemmt man die Wirkung dieser Enzyme – zum Beispiel durch die Einnahme von sogenannten nichtsteroidalen Antirheumatika (NSAID – englisch: non-steroidal anti-inflammatory drugs) wie Ibuprofen, Apririn® (Acetylsalicylsäure oder kurz ASS) oder Diclofenac, dann kann der Körper weniger Prostaglandine herstellen und die durch diese Stoffe vermittelten Symptome wie (Kopf)schmerzen und Entzündungsreaktionen werden unterdrückt.

Ebenfalls mit der Wirkung von Prostaglandinen in Zusammenhang stehen Übelkeit und Bauchschmerzen sowie der Flush, also die schlagartige Rotfärbung des Körpers/Kopfes. Sie stehen außerdem im Verdacht den berüchtigten „Brainfog“ zu fördern.2
Leukotriene-vermittelte Symptome
Neben Histamin fördern vor allem sogenannte Leukotriene die Schleimproduktion und die Verengung der Bronchien. Sie können daher bei dafür empfindlichen Personen zu Asthmaanfällen und sogar zu Bronchospasmen, also der krampfhaften Engstellung der Bronchien, führen.
Leukotriene spielen nicht nur eine wesentliche Rolle beim MCAS, sie sind auch bei anderen Erkrankungen, wie beispielsweise dem Morbus Samter in einem sehr großen Maße beteiligt. Betroffene leiden zumeist an schwereren Asthmaanfällen, nasalen Polypen und Aspirinunverträglichkeit.2,6 Auch bei vielen MCAS-Betroffenen mit Salicylatintoleranz (NSAID-Intoleranz) sieht man aus diesen Gründen höhere Leukotriene-Werte.
Die komplexe Wirkung dieser Botenstoffe führt bei vielen Mastzellpatienten neben Asthma auch zu Entzündungen der Nasennebenhöhlen (Sinusitis) und einer laufenden Nase (Rhinitis), ohne dass hierfür eine Infektion die Ursache wäre.2,5
Weitere Botenstoffe: Tryptase, Heparin & Zytokine
Tryptase als ein Marker für Mastzellaktivierung
Ein weiterer Stoff, der von Mastzellen freigesetzt wird, ist das Protein Tryptase. Dieses wird fast ausschließlich von Mastzellen freigesetzt. Einerseits geschieht dies passiv, also kontinuierlich in einem geringen Maß.
Andererseits wird auch bei der Aktivierung und Degranulierung aktiv Tryptase ins Blut abgegeben, so dass der Spiegel dann stark ansteigt und erst nach einigen Stunden wieder auf das Basisniveau abfällt. Dieser Botenstoff kann auch als diagnostischer Marker herangezogen werden, um die potenzielle Schwere von allergischen Reaktionen abschätzen zu können.2,4
Heparin als Auslöser für Blutungen bei Mastzellerkrankungen
Heparin kann ebenfalls durch Mastzellen freigesetzt werden. Heparin ist ein Stoff, der die Gerinnung des Blutes hemmt. Es wird seit vielen Jahren von Ärzten in verschiedenen Formen und Abwandlungen eingesetzt, um Thrombosen vorzubeugen. Das heißt, es verhindert die Bildung von Blutgerinnseln, was insbesondere bei Patienten, die sich längere Zeit kaum bewegen (zum Beispiel nach Operationen) genutzt wird.
Bei MCAS-Patienten kann es jedoch durch die große Menge an freigesetztem Heparin zu Einblutungen in verschiedensten Bereichen des Körpers und zu weiteren Problemen kommen. An der Haut sieht man diese Einblutungen als „blaue Flecken“ beziehungsweise Blutergüsse – der Fachmann spricht von Hämatomen.4
Serotonin: Mitverantwortlich für Schlafstörungen und „Brain Fog“?
Serotonin spielt nicht nur eine Rolle in unserem Gefühlsleben, sondern reguliert über seinen Metaboliten Melatonin unter anderem auch den Schlaf-Wach-Rhythmus. Die vielen Allergikern und auch Betroffenen mit Mastzellerkrankungen bekannte generelle Müdigkeit bzw. Brain Fog ist wahrscheinlich multifaktoriell, aber eine Verbindung zu Serotonin erscheint jedoch naheliegend.3
Auch hier zeigt sich wieder die enge Beziehung zwischen Nervenbotenstoffen (Neurotransmittern) und dem Immunsystem und vice versa, die man sich z.B. auch therapeutisch zu Nutze machen kann.
Interleukin-6, Interleukin-1 und TNF-alpha
Weiterhin werden sogenannte Zytokine freigesetzt. Hierzu zählen Interleukin-6, Interleukin-1 oder auch TNF-alpha. Sie alle können Entzündungsprozesse Im Körper fördern und auslösen. Besonders relevant sind diese Botenstoffe für rheumatologische Erkrankungen wie die rheumatoide Arthritis, Kollagenosen (also Autoimmunerkrankungen des Bindegewebes) oder Vaskulitiden (entzündliche Erkrankungen der Gefäße). Aber auch bei Patienten mit MCAS beobachtet man teilweise wandernde Gelenkentzündungen oder Fieber.4,5
Gleichzeitig können diese Botenstoffe selbst auch wieder Mastzellen aktivieren, sodass eine einmal erfolgte Aktivierung nicht abklingt sondern sich selbst unterhält. Diesen Teufelskreis zu durchbrechen ist dann oftmals nicht einfach.
Schwierigkeiten bei der Diagnosestellung
Die Liste an Symptomen ist mit obiger Aufzählung sicherlich noch nicht erschöpft, da die Mastzellen sehr viele verschiedene Botenstoffe freisetzen, die an vielen unterschiedlichen Stellen im Körper wirken.
Aufgrund der vielen Symptome, die ebenfalls bei anderen, teilweise akut behandlungsbedürftigen Erkrankungen vorkommen können, ist es oftmals für Ärzte und Therapeuten schwierig, die Zusammenhänge zwischen den einzelnen Symptomen herzustellen und den richtigen Diagnosefindungsprozess einzuleiten – zumal die Diagnosekriterien für MCAS noch nicht abschließend geklärt sind.
Referenzen
- Kritas SK, Saggini A, Cerulli G, et al. Asthma and Mast Cell Biology. Eur J Inflamm. 2014;12(2):261-265. doi:10.1177/1721727X1401200205
- Lee MJ, Akin C. Mast cell activation syndromes. Ann Allergy Asthma Immunol. 2013;111(1):5-8. doi:10.1016/j.anai.2013.02.008
- Meeusen R, Watson P, Hasegawa H, Roelands B, Piacentini MF. Central fatigue: the serotonin hypothesis and beyond. Sports Med Auckl NZ. 2006;36(10):881-909. doi:10.2165/00007256-200636100-00006
- Afrin LB, Self S, Menk J, Lazarchick J. Characterization of Mast Cell Activation Syndrome. Am J Med Sci. 2017;353(3):207-215. doi:10.1016/j.amjms.2016.12.013
- Molderings GJ, Brettner S, Homann J, Afrin LB. Mast cell activation disease: a concise practical guide for diagnostic workup and therapeutic options. Accessed June 19, 2017. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3069946/
- Celik G, Bavbek S, Misirligil Z, Melli M. Release of cysteinyl leukotrienes with aspirin stimulation and the effect of prostaglandin E(2) on this release from peripheral blood leucocytes in aspirin-induced asthmatic patients. Clin Exp Allergy J Br Soc Allergy Clin Immunol. 2001;31(10):1615-1622. doi:10.1046/j.1365-2222.2001.01074.x
- Valent P, Akin C, Metcalfe DD. Mastocytosis: 2016 updated WHO classification and novel emerging treatment concepts. Blood. 2017;129(11):1420. doi:10.1182/blood-2016-09-731893
- Valent P, Akin C, Bonadonna P, et al. Mast cell activation syndrome: Importance of consensus criteria and call for research. J Allergy Clin Immunol. 2018;142(3):1008-1010. doi:10.1016/j.jaci.2018.06.004

Ältere Kommentare
Diese Kommentare wurden von unserer vorherigen Website übernommen.
durch Recherchen bin ich auf ihre Internetseite zum Thema Mastzellaktivierungssyndrom gestoßen, welchen ich sehr informativ finde und habe zum Abschnitt leukotriene-vermittelte Symptome eine Frage.
Sie schreiben ja, dass Leukotriene nicht nur beim MCAS eine große Rolle spielen, sondern auch z.B. beim Morbus Samter beteiligt sind.
Nun meine Frage: Werden beim Morbus Samter auch Mastzellen aktiviert, wodurch Leukotriene freigesetzt werden, oder werden die Leukotriene beim Samter anderweitig gebildet? Falls hier keine Mastzellen aktiviert werden, könnten Sie mir kurz erklären, wodurch die Leukotriene hier gebildet werden?
Über eine Rückmeldung freue ich mich sehr.
Mit freundlichen Grüßen
Nora Oostinga
danke für Ihr Kompliment.
Beim Morbus Samter spielen neben beispielsweise Mastzellen, Eosinophilen und Basophilen vor allem ein gestörter Arachidonsäuren-Stoffwechsel eine große Rolle. Durch die Einnahme von CoX1-Hemmern (z.B. Aspirin) kommt es zu einer unverhältnismäßig starken Bildung von bestimmten entzündungsfördernden Leukotrienen und einer verminderten Bildung entzündungshemmender Prostaglandine. Diese Stoffwechselstörung kann auch zu einer vermehrten Mastzellaktivierung führen. Hier finden Sie mehr Infos dazu auf der Seite des Allergiezentrums Wiesbaden.
Auf immunoloco werden demnächst noch mehrere Beiträge zum Morbus Samter und der verwandten Salicylsäure-Intoleranz veröffentlicht – schauen Sie gerne wieder vorbei.
Viele Grüße und ein schönes Wochenende!
Mich würde interessieren welche Werte bei MCAS am ehesten von Interesse sind, wie hoch die Aussagekraft der jeweiligen Vollblut- und Serumsuntersuchung ist, welche Bedingungen laborseitig (Kühlung, Verarbeitungsgeschwindigkeit etc.) und welche des Patienten (nüchtern, Medikamentenbeeinflussung etc.) gegeben sein sollten für eine optimale Aussagekraft.
Gerne sind auch dahingehende Literaturtipps willkommen.
Lg
Eflodur
das ist tatsächlich auch manchmal von Labor zu Labor etwas unterschiedlich, weil z.B. beim Methylhistamin im Urin zwei unterschiedliche Stabilisatoren eingesetzt werden können. Wichtig ist, mehrere Testungen verschiedener Botenstoffe durchzuführen, z.B. Tryptase als Basiswert und im Schub, Methylhistamin im Urin, am besten unter hypoallergener Kost und Vollkost, um Nahrungsmittelallergien etc. einzubeziehen. Histamin im Vollblut ist sehr instabil und muss am besten im Labor vor Ort abgenommen und weiterverarbeitet werden.
Mastzellaktivierung nachzuweisen ist das eine, aber wichtig ist auch zu schauen, tritt diese im Zuge eines anderen Krankheitsprozesses auf und wenn ja, welche Erkrankungen liegen noch vor (Allergien, Asthma, Morbus Samter etc.)…
Ich hoffe, ich habe damit ein wenig helfen können.
Liebe Grüße
Lisa
ich finde Ihre Seite sehr informativ. Schön dass es sie gibt.
Meine Nasenpolypen (Samter-Trias) sind nach einer OP der Polypen wieder nachgewachsen und machen mir zur Zeit sehr große Probleme. Kortisonsprays helfen nicht.
Haben Sie Erfahrung zu der Behandlung mit „Dupixent"?
Über eine Antwort würde ich mich sehr freuen.
Beste Grüße
Silvia
danke für das Kompliment.
Dupixent hat sich als wirksam erwiesen bei der nasalen Polyposis und ich habe auch Patientys, die damit gute Erfahrungen gemacht haben.
Schöne Grüße und alles Gute,
Lisa Dostmann
Ich hätte bitte bezüglich Long Covid und EBV eine Frage. Ich habe seit Geburt Zöliakie und des Weiteren sehr viele Unverträglichkeiten gebildet mit chronischen Entzündungen. Ich bin im März 2023 an Covid erkrankt und bis heute nicht genesen. Habe ME/CFS, Brainfog, Konzentrationsstörungen und so starke Beinschmerzen. Ich habe dann Antihistaminika bekommen und dadurch das Gefühl, nicht mehr so starke Hitzewallungen und Röte im Gesicht zu haben. Könnte das auch unter MCAS fallen? Zu welchem Arzt gehört man da?
Ich probiere selbst mit so vielen Nahrungsergänzungsmitteln herum.
Vielen lieben Dank für Ihr Interesse und Antwort
Liebe Grüße
Andrea Steiner aus Oberösterreich
tut mir leid zu lesen, dass Sie so viele Probleme haben.
Vielleicht suchen Sie sich einen Gastroenterologen oder eine Gastroenterologin, der/die Sie begleiten kann. Auch ein Hausarzt kann sehr hilfreich sein. Ich selbst arbeite gerne beratend mit Behandlern zusammen und begleite Betroffene über immunoloco.
Liebe Grüße und gute Besserung
Lisa Dostmann